Web dedicada a artículos sobre sanidad, novedades, informaciones sobre bolsas de trabajo, vacunas, enfermedades, medicina...
martes, 27 de marzo de 2018
lunes, 19 de marzo de 2018
The Walking Dead ¡existe! Conoce el síndrome de Cotard
Escuchar sobre el síndrome Walking Dead podría sonarte un invento mercadológico para la serie The Walking Dead. Lo cierto es que hay quienes padecen el también llamadosíndrome de Cotard y, genuinamente, creen que son muertos vivientes.

Los verdaderos zombies
Los zombies de The Walking Dead son personajes muy populares; pero el síndrome de Cotard podría superar a esta ficción.
Este síndrome, descrito por primera vez en 1880 por el neurólogo francés Jules Cotard, es un trastorno neuropsiquiátrico poco común. Afecta los patrones de pensamiento normales de un individuo y le hace creer estar muerto, encontrarse en estado de descomposición y hastacreer que el cuerpo no existe.
Este delirio de negación se atribuye a afectaciones cerebrales en zonas que procesan emociones (cuerpo amigdalino) y permiten reconocer el rostro (giro fusiforme), lo que hace creer a estos "zombies" de la vida real que no están en el mundo de los vivos porque no tienen sentimientos o reconocimiento con ellos mismos y personas que los rodean.
¿Cómo identificar a un zombie?
Los más afectados por el síndrome del cadáver viviente son mujeres, personas mayores, pacientes con lesiones cerebrales, así como aquellos con depresión, esquizofrenia y trastornos bipolares, entre otros trastornos mentales.

Los síntomas del síndrome de Cotard se relacionan con delirios y alucinaciones en sus víctimas:
- Creer estar muerto, incluso, hacer referencia a enfermedades que podrían haber provocado el "fallecimiento".
- Depresión, sentimiento de culpa y pensamientos suicidas.
- Creer que el cuerpo no existe.
- Ausencia de dolor y sentir que están paralizados.
- Pensar que su cuerpo se está descomponiendo, lo que puede llevar a descuido de su salud física e higiene personal.
- Delirios olfativos, "huelen la putrefacción" de su cuerpo.
- Creer que falta un órgano interno.
- Sentir gusanos en el cuerpo o bajo la piel.
- Creer que se están quedando sin sangre.
Paradójicamente, algunas personas pueden tener delirios decreerse inmortal.
Transformación en muertos vivientes
A diferencia de los "caminantes" de The Walking Dead, las personas con síndrome del cadáver viviente no mueren para regresar como zombies. En realidad, pasan por tres etapas del síndrome de Cotard:
- Etapa de germinación. Incluye síntomas de hipocondría, es decir, extrema preocupación por estar enfermo pese a no tener una condición médica real. Así como depresiónpsicótica, que es un episodio depresivo mayor acompañado de síntomas psicóticos como alucinaciones o delirios.
- Etapa de florecimiento. Aparece el delirio de negación, por lo que empiezan a desarrollarse síntomas del síndrome de Cotard, especialmente creer estar muerto.
- Etapa crónica. El enfermo experimenta depresión psiquiátrica crónica y graves delirios.
Mientras más progresa la enfermedad se torna más peligrosa, pues algunos pacientes se vuelven propensos a la automutilación o desarrollan pensamientos suicidas.
¿Se puede curar a un "muerto viviente"?
Antes que nada, un profesional de la salud realizará un diagnóstico basado en síntomas e historia clínica del enfermo. Lo confirmará con distintas pruebas como tomografías, electroencefalogramas e imágenes de resonancia magnética.
En cuanto al tratamiento del síndrome de Cotard se toman las siguientes medidas:
- Psicoterapia para identificar factores de riesgo comodepresión.
- Fármacos antidepresivos, antipsicóticos y estabilizadores de ánimo para controlar síntomas.
- Terapia electroconvulsiva, que consiste en pasar corriente eléctrica a través de su cerebro para provoca una breve convulsión. Esto cambia la química del cerebro y revierte los síntomas.
El tratamiento puede variar en resultados, pero sin éste elsíndrome del cadáver viviente puede ser mortal. Los enfermos con frecuencia sienten que no tienen que hacer acciones básicas para sobrevivir tales como comer, dormir o mantener una higiene adecuada.
La próxima vez que alimentes tu fascinación por los zombiescon nuevos episodios de The Walking Dead recuerda que estos personajes podrían caminar entre nosotros debido al raro síndrome de Cotard.
domingo, 18 de marzo de 2018
jueves, 15 de marzo de 2018
domingo, 11 de marzo de 2018
¿Cuánto podemos aguantar sin respirar?
Una persona normal no soporta más de dos minutos. Cuando se acerca a ese límite, la acumulación de CO2 desencadena dolorosos espasmos en el diafragma y los músculos intercostales, lo que le obliga a dar bocanadas.

En estado de inmersión, el organismo concentra el oxígeno en el cerebro y el corazón, sustrayéndolo de zonas menos vitales, pero no evita las contracciones. Solo los especialistas en apnea consiguen, gracias al entrenamiento y a la concentración mental, hacer caso omiso de las imperiosas señales de alarma.
Si además inhalan antes oxígeno puro –en la disciplina llamada apnea estática–, estos atletas extremos pueden estar ¡más de un cuarto de hora debajo del agua. El récord mundial lo tiene actualmente el suizo Tom Sietas, con un registro de 22 minutos y 22 segundos.
*Vía muy interesante

En estado de inmersión, el organismo concentra el oxígeno en el cerebro y el corazón, sustrayéndolo de zonas menos vitales, pero no evita las contracciones. Solo los especialistas en apnea consiguen, gracias al entrenamiento y a la concentración mental, hacer caso omiso de las imperiosas señales de alarma.
Si además inhalan antes oxígeno puro –en la disciplina llamada apnea estática–, estos atletas extremos pueden estar ¡más de un cuarto de hora debajo del agua. El récord mundial lo tiene actualmente el suizo Tom Sietas, con un registro de 22 minutos y 22 segundos.
*Vía muy interesante
Tipos de anoxia
La anoxia ocurre cuando el cuerpo o el cerebro de una persona deja de recibir oxígeno. Es una forma extrema de hipoxia. La pérdida de oxígeno en el cuerpo o el cerebro puede ser extremadamente perjudicial e incluso poner en peligro la vida.
La falta de oxígeno puede causar daños graves o incluso la muerte, por lo que cualquier persona que sospeche que puede tener hipoxia debe buscar atención médica de inmediato. Solo son necesarios unos 4 minutos sin oxígeno para que el cerebro quede dañado permanentemente.
La falta de oxígeno en el cerebro hace que las neuronas mueran y puede aumentar la probabilidad de daño cerebral o la muerte.
Síntomas
Cambios de humor o cambios en la personalidad
Dificultad para hablar u olvidar las palabras
Debilidad
Sentirse mareado o desorientado
Incapacidad para concentrarse
Pérdida de memoria
Dolor de cabeza
Dificultad para caminar
Problemas con la coordinación
Cuanto más tiempo esté una persona sin oxígeno, más aparentes serán los síntomas.Experimentar anoxia por varios minutos puede causar: pérdida de consciencia, desmayos, convulsiones o alucinaciones.
Es importante tener en cuenta que los síntomas de la anoxia pueden no ser inmediatamente evidentes porque el cerebro puede compensar la disminución de oxígeno durante unos minutos antes de que aparezcan los síntomas.
Los síntomas iniciales pueden ser leves. Sin embargo, la atención médica inmediata es vital para los casos de anoxia.
Tipos de anoxia
Anoxia anémica
La anoxia anémica se produce cuando no hay suficiente hemoglobina en la sangre o la hemoglobina presente se ha vuelto ineficaz. La hemoglobina transporta oxígeno por todo el cuerpo a través de la sangre y si esta no puede administrar suficiente oxígeno a los órganos, es posible que dejen de funcionar correctamente.
Unos 4 minutos sin oxígeno y el cerebro quedará dañado de forma permanente
Anoxia tóxica
La anoxia tóxica impide que la sangre transporte oxígeno alrededor del cuerpo de manera efectiva. Puede ocurrir después de que una persona ingiera, absorba o inhale ciertas toxinas u otros químicos dañinos, como el monóxido de carbono.
Anoxia por estenosis
La anoxia por estenosis ocurre cuando la sangre no llega al cerebro u otras partes del cuerpo que requieren sangre para funcionar correctamente. Los problemas cardiovasculares, como un accidente cerebrovascular o insuficiencia cardíaca, a menudo son la causa de la anoxia por estenosis.
Anoxia anóxica
La anoxia anóxica puede ocurrir cuando no hay suficiente oxígeno disponible para garantizar que el cuerpo funcione correctamente. Esto puede ocurrir si una persona está a gran altura, con un cambio de altitud brusco, donde hay oxígeno limitado en el aire.
Causas de anoxia
-Paro cardíaco o respiratorio
-Asfixia o estrangulamiento
-Sobredosis de drogas
-Inhalación de monóxido de carbono o humo
-Pérdida de sangre
-Latidos cardíacos irregulares o músculos cardíacos dañados que no pueden bombear suficiente sangre y oxígeno al cerebro
-Otros eventos cardiovasculares, como ataque cardíaco, accidente cerebrovascular o insuficiencia cardíaca
-Ataque de asma agudo
-Una descarga eléctrica severa
-Exposición a ciertos productos químicos tóxicos y envenenamiento
-Altitudes elevadas donde los niveles de oxígeno son bajos
-Estar a punto de ahogarse
-Una reacción a la anestesia general
-Suministro de oxígeno inadecuado o paro cardíaco bajo anestesia general
-Neumonía
-Bajos niveles de hemoglobina en la sangre
-Anemia de células falciformes o talasemia (anemia hereditaria que provoca una destrucción de los glóbulos rojos de la sangre).
Las lesiones cerebrales hipóxicas anóxicas son muy graves y pueden causar daños graves y permanentes. Conocer los síntomas y buscar atención médica inmediata es crucial. Una respuesta médica rápida puede ayudar a reducir las complicaciones y determinar la velocidad y el éxito de la recuperación.
sábado, 10 de marzo de 2018
La dieta contra el cáncer
Ya resulta evidente la coincidencia entre los alimentos a los que múltiples estudios científicos citan por su potencial protección frente a las enfermedades cardiovasculares -el infarto entre ellas-, los que ayudan a conservar la función cognitiva y la memoria -freno a la demencia de alzhéimer- y aquellos que las principales entidades vinculadas en la lucha contra el cáncer sugieren como vía para evitar o reducir el riesgo de desarrollar algunos tumores malignos. Les une su capacidad para frenar la oxidación celular inevitable en los seres vivos que respiran oxígeno -son antioxidantes-, el bajo contenido en grasa animal y la protección que su condición fibrosa ejerce en todos los órganos relacionados con la deglución y la digestión. El estrés oxidativo -la dificultad del cuerpo para eliminar las toxinas del ambiente, de los alimentos o de los fármacos- influye de forma decisiva en la aparición de algunas demencias, indicó un reciente estudio publicado en la revista científica 'Journal of the American Medical Association' (JAMA). El beneficio de la dieta antioxidante frente al cáncer es admitido por oncólogos y nutricionistas.
Un tercer detalle que vincula la prevención de esos tres grupos patológicos, los que causan más sufrimiento, enfermedad y muerte en el mundo, es la constatación, en todos ellos, de que el ejercicio físico continuado e intenso reduce tanto el riesgo de sufrir un proceso coronario como el de padecer alguno de los cánceres más recurrentes. Y dado que estimula el riego sanguíneo cerebral, también se considera conveniente para quienes muestran indicios de una enfermedad neurodegenerativa.
Un tercer detalle que vincula la prevención de esos tres grupos patológicos, los que causan más sufrimiento, enfermedad y muerte en el mundo, es la constatación, en todos ellos, de que el ejercicio físico continuado e intenso reduce tanto el riesgo de sufrir un proceso coronario como el de padecer alguno de los cánceres más recurrentes. Y dado que estimula el riego sanguíneo cerebral, también se considera conveniente para quienes muestran indicios de una enfermedad neurodegenerativa.
LOS MÁS CONVENIENTES
¿Dé qué frutas y verduras hablamos? Existe coincidencia en considerar como máximos protectores frente a un cáncer un conjunto de frutos que encabeza el brécol, seguido de zanahoria, col, tomate, arándanos, uvas, piña, pomelo, limón, papaya, alcachofa, escarola y cebolla, entre los principales. En un término medio en cuanto a su poder protector, se sitúan las legumbres y los cereales integrales, con creciente predominio de los que no contienen gluten, como son la quinoa o el maíz. A continuación, se citan pescado a la plancha y carne de ave. Como "poco recomendables" figuran las bebidas alcohólicas, las grasas saturadas que forman embutidos y carnes rojas, la sal, el azúcar refinado e incluso el marisco y la repostería.
Los porcentajes de prevención que se consiguen seleccionando un menú ultrasano oscilan, según diversos estudios consensuados, entre un 20% y un 25%: es decir, uno de cada cuatro cánceres se atribuyen a incorrecciones en la forma de comer, sostenidas en el tiempo. O a la inversa, una dieta siempre saludable podría suprimir esa misma proporción de opciones de sufrir un cáncer. Otro 20% de cánceres está asociado a la contaminación causada por el tráfico de vehículos.
“Las dietas en las que abundan de forma variada frutas y verduras evitarían un 20% o más de todos los tipos de cáncer”, indica la web de la Asociación Española contra el Cáncer (AECC), que se adentra incluso en el tipo de tumor que es posible evitar si se incluyen determinados alimentos en los menús cotidianos. "Las frutas y verduras protegen, sobre todo, frente a los tumores malignos de la cavidad oral, esófago, estómago, colon y recto, pánceras y vejiga -indica la AECC-. Los cereales, mejor si son integrales, y las legumbres, aumentan el volumen de las heces, disminuyen el tiempo de tránsito de los alimentos en el intestino grueso y facilitan que cualquier sustancia cancerígena que pudieran contener esté poco tiempo en contacto con las paredes intestinales”.
LA HERENCIA GENÉTICA
El componente genético y hereditario de los tumores más frecuentes -mama, colon, próstata y ovario- explica "entre un 5% y un 10%" de los casos, indica la genetista Balmaña. El resto de factores que determinan a sufrir un tumor maligno son "una amalgama de causas", sintetiza la especialista.
Crisis Convulsivas: Manejo En Urgencias Pediatría
Desde las épocas más antiguas de la humanidad y hasta la actualidad las crisis convulsivas son un padecimiento que se presenta comúnmente y en cualquier lugar, por lo que es muy importante que aprendas a identificarlas y tratarlas. Para que no apliques el “¡una hebilla, una hebilla!” a continuación te traemos de manera simple y detallada cómo manejar las crisis convulsivas en pacientes pediátricos.
Actualízate sobre este tema en 3 minutos.
Debes saber que una crisis convulsiva es una descarga sincrónica excesiva de un grupo neuronal y que dependiendo de su localización se manifiesta con síntomas motores involuntarios y/o alteraciones neurológicas, con o sin pérdida de conciencia. Se pueden presentar secundarias a hipoglucemia, traumatismos, fiebre, infección de SNC; o bien su origen se desconoce.
No en todos tenemos la misma etiología | ||
Neonatos
|
Lactantes y niños
|
Adolescentes
|
Alteraciones hidroelectrolíticas
Hemorragia intracraneal
Malformaciones del SNC
Encefalopatia hipoxico-isquemica
Infección del SNC
|
Fiebre
Infección sistémica o del SNC
Alteraciones hidroelectrolíticas
Intoxicaciones
Epilepsia
|
Mal tratamiento en epilépticos
Traumatismo craneoencefálico
Epilepsia
Tumoración cerebral
Intoxicaciones
|
¿Qué está pasando?
Debes aprender que no en todas las ocasiones se trata de una crisis convulsiva por lo que es esencial hacer diagnóstico diferencial con el de un síndrome vasovagal, síncope, espasmo del sollozo, crisis por hiperventilación, vértigo paroxístico, intoxicación, trastornos del sueño, entre otros.
No para de temblar, ¿qué haces?
Ahora si, después de corroborar que verdaderamente se trata de una crisis convulsiva, inicia el manejo agudo; recuerda que entre más rápido controles la crisis, mejor será el pronóstico de tu paciente.
Al instante (primeros 5 minutos)
Normalmente este tiempo transcurre en casa o lugar de la convulsión; en cuanto llegue urgencias o tu consultorio lo primordial es estabilizar al paciente, aplicando el CAB. Si es necesario administra oxígeno, trata de obtener un acceso IV (¡aprovecha! toma muestras para descartar infecciones, trastornos hidroelectrolíticos, glucemia, entre otros); ve considerando las posibles causas así como los estudios necesarios para apoyar tu diagnóstico.
En seguida (5 minutos) iniciar fármacoterapia
Después de estabilizar a tu paciente administra lorazepam 0.05-0.1 mg/kg IV/IM (máxima 2 mg) o diazepam 0.2-0.5 mg/kg IV (vía rectal si no conseguiste un acceso IV a 0.5 mg/kg, dosis máxima <5 años 5mg, >5 años 10mg). Si no se controla puedes repetir la dosis 5 min. después de la primera.
¡Ya tiene rato! (10 minutos) y la crisis persiste
Administra DFH 15-20 mg./kg IV (pasar a 5 mg/kg/min), valproato 20 mg./kg IV pasar a (5 mg/kg/min), fenitoína 15-20 mg./kg IV (a no más de 1 mg/kg/min o Fenobarbital 15-29 mg/kg IV, que no exceda de 1 mg/kg/min.
Más duradero que la fila del banco en quincena (20 minutos)
Si las convulsiones persisten considera administrar levetiracetam 20-30 mg/kg IV (5 mg/kg/min) o valproato 20 mg/kg IV (5 mg/kg/min). Pero recuerda que puedes reutilizar el fenobarbital, considerando que hayan pasado 5 minutos de la administración de fenitoína. Recuerda que si logras controlar la crisis debes dejar fenitoína o fosfenitoína 5 mg/kg como dosis de sostén, calculando que a las 12 Hrs debes llegar a un nivel sérico de 10 mg/l para evitar cualquier evento futuro mientras estudias la causa. Ten mucho cuidado, porque puedes ocasionar depresión respiratoria.
¿Nada funciona? (>30 minutos)
Recuerda que a partir de los 30 puede considerarse un status epiléptico refractario, (aunque este lo puedes diagnosticar desde los primeros 5 minutos de la crisis), por lo que debes inducir un coma barbitúrico e ingresar a la unidad de cuidados intensivos; puedes administrar fenobarbital, midazolam o analgesia general.
Preguntando se llega a roma
Ya controlada la crisis, realiza una adecuada anamnesis para orientarte a la causa de la crisis convulsiva; haciendo cuestionamientos sobre crisis pasadas, presencia de infecciones, fiebre, algún evento traumático o algún otro signo que te oriente a la etiología y así tratarla.
Encuentra el meollo del asunto
Teniendo una idea de la patología de fondo es necesario realizar diferentes estudios para corroborar/identificar y tratar la causa, dependiendo de la patología sospechada el estudio que te podría ayudar en el diagnóstico es:
- Examen de sangre: Hipoglucemia, hipomagnesemia, hipocalcemia, infecciones o intoxicación.
- TAC: Por traumatismos (busca signos como cefalea progresiva, vómitos, alteraciones oculares y déficit neurológico). Aprende o repasa en la interpretación de la tomografía de craneo.
- Punción lumbar: Infección del SNC; si tienes un proceso inflamatorio sin foco aparente o presencia de signos meníngeos considera realizarla.
¿Y si no lo atiendo a tiempo o lo hago mal?
Algunas de las complicaciones o iatrogenia que debes tener muy presente ante una crisis convulsiva son:
- Broncoaspiración
- Edema pulmonar
- Hipertermia
- Hipotensión
- Depresión respiratoria
- Sobresedación
COLUMNA VERTEBRAL: DERMATOMAS Y MIOTOMAS
¿Hacia donde van esos nervios? ¿Viajamos un poco por la red de nervios de nuestro cuerpo?
Los nervios que afloran de nuestra columna vertebral a través de los cuales circula información constantemente en forma de sinapsis (una reacción bioquímica que nos permite enviar la información que recibimos del exterior hacia el Sistema Nervioso Central (SNC) y viceversa vía Sistema Nervioso Periférico (SNP)), nos permiten estar constantemente en relación con el exterior, capturando cualquier estímulo (somático, térmico, etc.) para transformarlo en mensaje y enviarlo al SNC que reaccionará para dar respuestas inmediatas y a largo plazo.
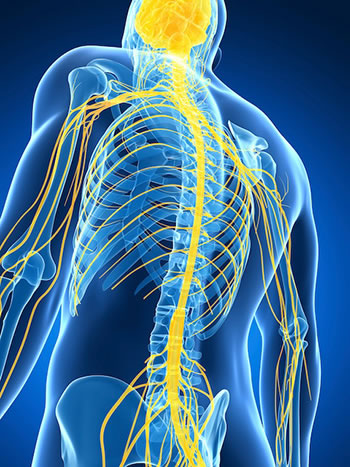
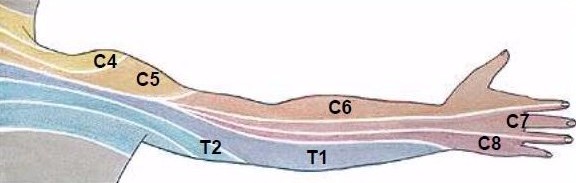
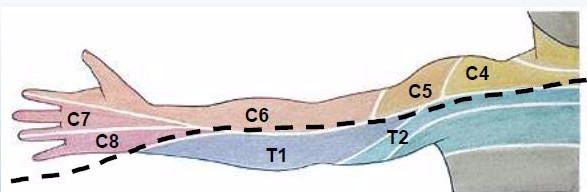
A continuación se expone cómo podemos explorar la columna desde lejos a través de los dermatomas. Pero, ¿Qué son los dermatomas? Pues bien, cada región de la piel donde se expresan las raíces nerviosas de un nervio espinal la llamamos dermatoma. Y ¿Donde se expresan exactamente los nervios a nivel de la piel?. A continuación facilitamos un esquema donde se identifican las regiones dérmicas donde se expresan las vías nerviosas de cada segmento.

Observamos en qué zonas se expresan los nervios a nivel de la piel en la extremidad superior:
Y en las extremidades inferiores:
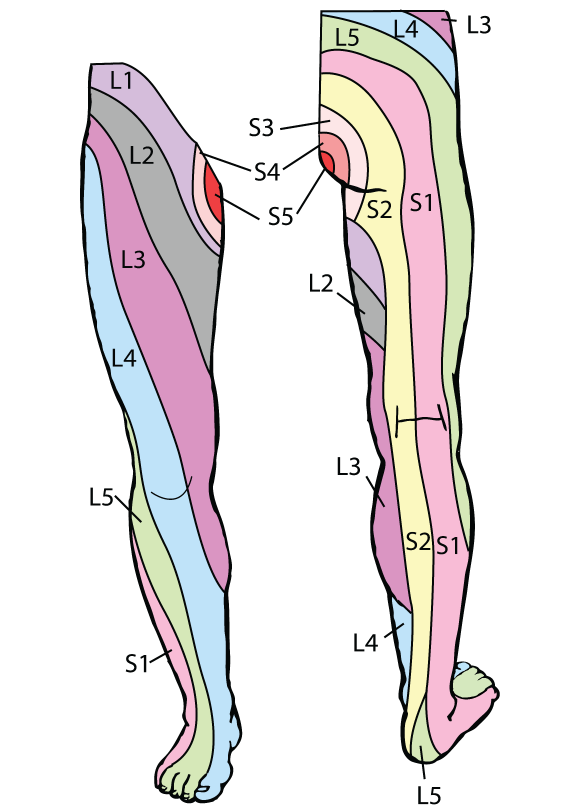
Los nervios, no obstante, no sólo son carreteras hacia la piel, también hay vías nerviosas hacia las vísceras, como ya vimos en Columna Vertebral I, los huesos, y los músculos, regiones las cuales reciben el nombre de esclerotomas y miotomas respectivamente.
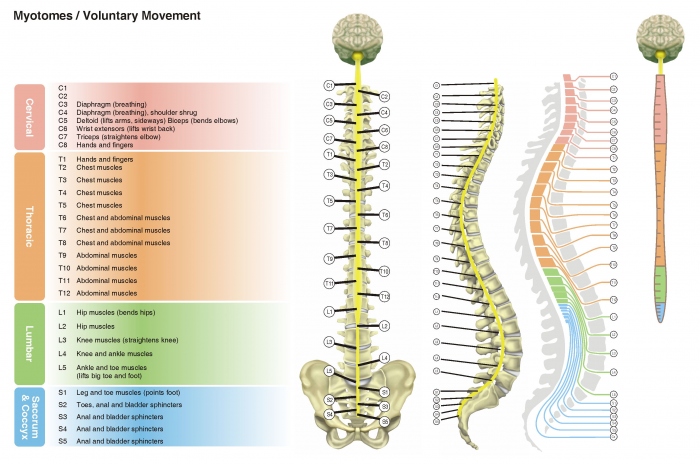
Los miotomas engloban grupos musculares que realizan una acción concreta, ésto nos permitirá, a partir de la exploración del movimiento reflejo de ciertos segmentos identificar el estado de las distintas regiones vertebrales.
C. Cervical:
C1 - Flexión craneocervical
C2 - Extensión craneocervical
C3 - Lateroflexión cervical
C4 - Elevación de hombros
C5 - Abducción de hombros
C6 - Flexión de codo y flexión de muñeca
C7 - Extensión de codo
C8 - Extensión del pulgar y flexión de los dedos
C. Torácica
T1 - Abducción del 5º dedo y Adducción de los dedos de la mano
T2-T6 - Musculatura del tronco superior y pecho
T7-L1 - Abdominales
C. Lumbar
L2 - Flexión de cadera
L3 - Extensión de rodilla
L4 - Flexión dorsal tobillo
L5 - Extensión dedos del pie
Sacro
S1 - Flexión plantar de tobillo
REFLEJOS
Bicipital - C5
Tricipital - C7
Patelar/Rotuliano - L3
Aquíleo - S1
LA EXTRAVASACIÓN TRAS SUEROTERAPIA POR ENFERMERA NO SE SANCIONA PENALMENTE
* Vía abogado de enfermería
La extravasación tras sueroterapia no se sanciona penalmente. Análisis de un caso.
Una de las técnicas más habituales dentro de la competencia básica de las enfermeras en la dirección y prestación de los cuidados (artículo 7 LOPS) es la canalización de una vía periférica para inicio de sueroterapia con diferente fines terapéuticos. Lo habitual de esta actuación profesional enfermera ha derivado en una baja percepción de los riesgos y consecuencias que puede llegar a tener para los pacientes, cuando no se realiza bien, o no se informa debidamente y no se reacciona proporcionalmente ante posibles eventos adversos. No es excepcional casos judiciales sobre daños tras extravasaciones.
El caso que hoy presento a través de este post tiene como finalidad:
a. Reforzar la importancia de la información a los pacientes incluso en técnicas habituales y cotidianas.
b. La vital relevancia de anotar en la HC los siguientes aspectos:
- Día y hora, objeto de la sueroterapia, que se constata la permeabilidad de la vía post venopunción, información que se da al paciente o familiar (advertirle de la necesidad de avisar ante cualquier problema: dolor, inflamación, etc), en caso de tratamientos con fármacos muy agresivos es importante anotar los diferentes controles in situ de zona venopunción…
c. Informar de manera inmediata de cualquier evento adverso durante la sueroterapia.
d. Interiorizar que no todo daño a un paciente es sinónimo de responsabilidad penal: no toda extravasación es imputable penalmente a la enfermera que realiza la técnica.
EL CASO ESTUDIO.
La Audiencia Provincial de Burgos mediante Sentencia de 6 de abril de 2017 ABSUELVE a una Enfermera y declara que no hay responsabilidad penal por los daños ocasionados tras ferroterapia intravenosa pues en todo momento la enfermera actuó de manera correcta y diligente pese a los daños que sufrió la paciente.
Los hechos son los siguientes: “una paciente en el servicio de ginecología-obstetricia denuncia a la enfermera que le puso una perfusión intravenosa de hierro (dos ampollas), pautadas por el médico, dejándola sin vigilancia, produciéndose una extravasación, con la consiguiente salida de hierro de la vena, extendiéndose por todo el brazo, dando lugar a una inflamación importante del brazo, dolor, y una gran mancha negra en toda la extremidad superior derecha, la cual según se añade persiste en la actualidad y que quedará como secuela al no considerarse factible su futura desaparición.
La enfermera estaba en turno de mañana, con más de 33 años de experiencia en el servicio, siguió el protocolo que tiene el hospital. La paciente que durante media hora nadie vino a visitarla ni a revisar la zona de punción. La Enfermera indicó a la mujer que avisara ante cualquier signo de alarma (dolor, inflamación, etc). Tras unos 30 minutos de perfusión pitó la bomba y otra enfermera que pasaba por la puerta de la habitación entró y se dio cuenta que se había producido una extravasación; paró la bomba, avisó a la enfermera imputada, y se suspendió la perfusión, se puso trombocid y hielo.
La enfermera imputada tenía asignada ese día 11 madres y 11 recién nacidos.
El Juzgado de primera instancia e instrucción archivó el procedimiento por no revestir los hechos carácter de delictivos, y finalmente la Audiencia Provincial ratifica el archivo y sobreseimiento libre. Es decir no observa la concurrencia de delito en la actuación de la enfermera.”
Comentario.
Esta sentencia es muy ilustrativa y pedagógica, y en la que se encuentra fácilmente del denominado principio de intervención mínima del derecho penal; es decir no todo daño a un paciente debe ser sancionado penalmente.
Además en este se puede extraer importantes lecciones:
a. Anotar en la HC todos los procedimientos y técnicas que se realicen, pero además también el contexto profesional de la técnica: hora, saturación del servicio si lo hubiera, información que se da al paciente, etc. Esto puede ser la diferencia entre dormir bien o mal si te denuncian penalmente.
b. Hay que analizar estos casos en los equipos sanitarios. No se habla de temas legales como este, cuando hacerlo favorece trabajar con mayor seguridad y confort jurídico.
c. Este caso refleja que no son reprochables penalmente riesgos inherentes a ciertas técnicas de enfermería y la extravasación es un riesgo típico.
d. La enfermera actuó diligentemente y conforme la “lex artis ad hoc”: canalizó, certificó la permeabilidad de la vía, informó a la paciente de la naturaleza de la técnica y de sus riesgos y consecuencias; y además actuó de manera adecuada una vez advertido el evento adverso.
Enlace sentencia: ENFERMERA ABSUELTA TRAS EXTRAVASACIÓN
sábado, 3 de marzo de 2018
VALORACIÓN DE LOS SIGNOS VITALES EN LA ENFERMERÍA
La carrera de enfermería como ciencia de la salud exige a quienes la estudian, practica, practica y más practica solo de esta manera se evitaran errores que dañen al paciente al realizar algún procedimiento de rutina.
Temperatura: Grado de calor corporal
- Oral 3 a 5 minutos
- Axilar 5 a 7 minutos
- Rectal 1 a 3 minutos
36.5 / 37.5
Normal
Menos de 36.5 es HIPOTERMIA
Presenta febrícula o Calentura entre:
37.6 / 37.9
Febrícula o Calentura
Más de 38°C es FIEBRE
- Axilar= 36.5
- Oral = 37°C
- Rectal = 37.5

FRECUENCIA RESPIRATORIA
Es el número de respiraciones en 1 minuto 60 segundos.
Respiración:
Valores normales (Adulto)
16-20

Apnea: ausencia de respiración (sin respiración)
Pulso: el pulso son los latidos que experimentan las arterias producto del bombeo de la sangre realizado por el corazón.
- Carotideo
- Radial o Cubital
- Temporal
- Humeral o Braquial
- Poplíteo
Pulso normal entre
60-80
Pulsaciones x minuto

Hipertensión arterial: incremento de presión arterial.
Hipotensión arterial: disminución de la presión arterial.

Taquipnea: la taquipnea consiste en un aumento de la frecuencia respiratoria por encima de los valores normales.
Bradipnea: la bradipnea consiste en un descenso de la frecuencia respiratoria por debajo de los valores normales.

Taquicardia = Taquifignia >aumento del pulso.
Bradicardia = Bradifignia > disminución del pulso.

Hipotermia: es el descenso involuntario de la temperatura
Hipertermia: la hipertermia en un aumento de la temperatura.

Normotermia: Temperatura normal 36.5 37 37.5
Fiebre: mayor a 38° a más
___________________________________________________________________________
Colaborador del articulo:
Pablo de la Morena Ramos ( Due Pediatría H.U.V.Macarena)
Suscribirse a:
Entradas (Atom)
loading...